Nos conseils et actualité – Guadeloupe
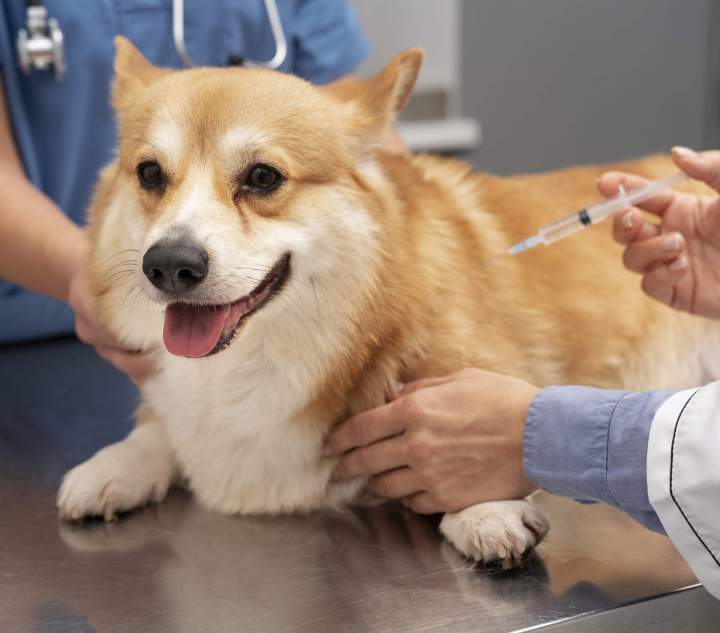
La vaccination
Elles sont une des assurances de la bonne santé de votre compagnon, elles permettent aussi de réaliser un bilan régulier de l'état de santé de votre animal et de déceler l'apparition de soucis éventuels.
Elles doivent être commencées le plus tôt possible chez les chiots et le chaton.
Elle doit être renouvelée chaque année afin que l'animal reste parfaitement protégé.
Les vermifuges chiens et chats
Chez le chiot ou le chaton, la vermifugation doit être réalisée tous les 15 jours jusqu'à environ 3.5 mois. Ensuite, tous les mois jusqu'à l'âge de 1 an. Le chien ou le chat adulte doit être vermifugé tous les 3 mois. Les vers digestifs sont à l'origine de troubles digestifs, de défaut de croissance, d'appétit ou d'une perte de poids pouvant être impressionnante.
Traitement anti-puces et anti-tiques chez les chiens et les chats
Les traitements contre les parasites externes sont nécessaires afin d'éviter l'envahissement par les tiques et les puces qui sont à l'origine de problèmes de peau, mais aussi de santé chez votre animal.
Les tiques sont responsables de la transmission de maladies chez le chien et peuvent être à l'origine de graves anémies.

La Dirofilariose chez le chien
Cette maladie est due au développement d'un vers présent dans le sang du chien. Des larves sont injectées dans le sang du chien par les moustiques qui viennent le piquer. Ces larves évoluent pendant plusieurs mois dans le sang pour donner des adultes qui se logent dans le cœur de votre animal, d'où le nom de « vers du cœur ».
Cette maladie peut être fatale au chien, le traitement peut lui aussi être dangereux pour lui.
Les vermifuges classiquement employés contre les vers digestifs ne tuent pas tous ces vers, il est donc nécessaire de demander conseils à votre vétérinaire.
Une prévention contre ces parasites est fortement conseillée.
Attention aux crapauds
Les chiens - tout comme les chats d’ailleurs - sont souvent attirés par les animaux qu’ils « rencontrent ». Les crapauds représentent un véritable danger.
Leur peau présente des glandes appelées parotides. Celles-ci sont situées derrière les yeux. Par ailleurs, leur peau est recouverte de sortes de verrues, qui sont, elles aussi, des glandes. Toutes celles-ci peuvent notamment secréter un venin très toxique pour le chien ou le chat. Le danger est d’autant plus grand que ces substances continuent à être toxiques même si le crapaud est mort.
Salivation, vomissement, diarrhée sont les symptômes les plus évocateurs, pouvant s’accompagner également de convulsions ou de tremblements chez l’animal qui a mordu un crapaud (en le prenant dans sa gueule) ou bien qui l’a léché.
Ce venin est cardiotoxique et agit sur le cœur de manière très néfaste. Il affecte aussi la cavité buccale et l’estomac. Les chiens de petite taille y sont plus sensibles et chez ceux-ci, le pronostic est souvent réservé.
Il s’agit d’une véritable urgence vétérinaire.
On peut, avant de conduire très rapidement son compagnon chez le vétérinaire, laver la cavité buccale afin d’éliminer le maximum de substance toxique, mais il ne faut surtout pas attendre pour consulter.

Toxicité de l’aspirine et de l’ibuprofène chez le chien et le chat
Pour comprendre la toxicité de ces 2 molécules, regardons comment elles fonctionnent chez l’animal.
Dans le corps du chien, du chat et de l’homme, on trouve des prostaglandines un peu partout dans les organes. Ces prostaglandines sont (comme les hormones) des petits messagers qui sont fabriqués par le biais de réactions chimiques contrôlées par des enzymes. Une fois créées, les prostaglandines activent des réactions spécifiques du corps, selon leur nature.
Ce qui nous intéresse, ici, ce sont des enzymes appelées cyclo-oxygénases (abrégées COX) qui permettent la fabrication de certaines prostaglandines intervenant de 2 façons dans le corps :
Grâce à COX-1, libération de prostaglandines qui agissent sur des fonctions de base. Celles qui nous intéressent, ici, la protection de l’estomac et de l’intestin, la bonne circulation du sang dans les reins et une action sur les plaquettes.
Grâce à COX-2, libération de prostaglandines qui activent l’inflammation.
Utilisés comme anti-inflammatoires, l’aspirine et l’ibuprofène stoppent le fonctionnement de COX-2, mais aussi, et malheureusement, de COX-1.
Ces 2 médicaments agissent bien pour limiter l’inflammation (douleur, rougeur, fièvre, …) mais auront pour effets secondaires d’abaisser la protection de l’estomac face à l’acidité ainsi que la protection de l’intestin et de diminuer la circulation du sang dans les reins.
À cela s’ajoute une action anti-plaquettaire qui perturbe la bonne coagulation du sang dans le corps. Cette action est très présente pour l’aspirine et plus fugace pour l’ibuprofène et peut entraîner des saignements anormaux.
Ces effets secondaires apparaissent à des doses beaucoup plus faibles pour le chien et le chat, comparé à l’homme. Là encore, le chat est bien plus sensible que le chien !
L’aspirine et l’ibuprofène ne doivent pas être donnés aux chiens et, encore moins, aux chats sans les conseils d’un vétérinaire. Il existe aujourd’hui des anti-inflammatoires plus efficaces et plus sûrs que votre véto pourra vous prescrire.
À noter : Les vétérinaires prescrivent parfois l’aspirine aux chats et aux chiens. L’indication, dans ce cas, est généralement de limiter les caillots de sang dans les vaisseaux (thromboses) et de fluidifier le sang grâce à l’effet anti-plaquettaire de celle-ci. On voit cela pour certains soucis cardiaques ou lors de thromboses veineuses chez le chat, par exemple. Si votre vétérinaire vous a prescrit l'aspirine, aucun souci ! L’auto-médication est à bannir par contre !
Les symptômes de l’intoxication à l’aspirine ou à l’ibuprofène découlent de ce qui a été expliqué précédemment :
Perte d’appétit / Anorexie : c’est souvent le premier symptôme.
Vomissements et diarrhées.
Hémorragies digestives : ulcères dans l’estomac et saignements intestinaux pouvant entraîner la sortie de selles noires et/ou accompagnées de traces de sang.
Douleurs abdominales.
Hémorragies dans le reste du corps (diminution de la coagulation sanguine) déclenchant abattement, muqueuses pâles (yeux, gencives, …), problèmes respiratoires.
Si l’intoxication est forte ou persiste sur plusieurs jours :
Atteinte rénale (reins) et hépatique (foie) : renforcement des symptômes précédents + augmentation des urines et de la soif (on parle de polyurie/polydipsie), possible jaunisse (ictère).
Atteinte du système nerveux central : trouble de la coordination, convulsions, coma.
Décès de l’animal.

La teigne du chat
La teigne chez le chat est une affection provoquée par un champignon microscopique engendrant des problèmes de peau. Cette maladie peut toucher aussi bien votre chat, votre chien, tout autre animal domestique, que vous-mêmes. Une suspicion de teigne doit donc à tout prix être considérée avec le plus grand sérieux.


À quoi est due la teigne ?
La teigne est due à la prolifération dans la peau et dans le poil de champignons microscopiques. Plusieurs agents de teignes peuvent atteindre le chat et les autres animaux (dont l'homme). Le champignon le plus fréquent chez le chien et le chat s'appelle Microsporum canis. Ce champignon est apporté par l'environnement contaminé (les spores peuvent survivre jusqu'à un an dans le milieu extérieur) ainsi que par les accessoires du chat, par l'homme ou par d'autres animaux porteurs (certains animaux peuvent être porteurs sains, c'est-à-dire sans symptômes).
Il est donc important de bien désinfecter tout ce qui est en contact avec l'animal contaminé, de se laver les mains après avoir manipulé l'animal et d'utiliser un traitement fongicide dans la maison.
Symptômes
La multiplication et l'apparition des lésions se font chez certains sujets sensibles. On ne connaît encore pas très bien toutes les causes de sensibilité individuelle. Mais certaines causes, comme les carences alimentaires, le parasitisme digestif, les changements d'environnement et le stress en général, expliquent une baisse des défenses immunitaires sans doute responsable pour partie du développement de la maladie.
Les signes de teigne peuvent être divers et variés. La lésion typique est une dépilation, taillée à l'emporte-pièce dans le pelage, d'un diamètre de 1 à 8 cm. Les lésions sont localisées sur tout le corps avec une plus grande fréquence sur le dos et vers la tête.
Il existe d'autres formes plus déroutantes comme :
- Une alopécie diffuse
- Une atteinte uniquement des griffes
- L'apparition de croûtes.
Les teignes ne démangent généralement pas, elles n'affectent pas l'état général de l'animal et elles sont très contagieuses entre carnivores, mais également pour l'homme, ce qui fait de la teigne une zoonose ennuyeuse.

Diagnostic
La suspicion clinique est établie sur l'aspect des lésions. Ensuite, le vétérinaire procède à un diagnostic expérimental qui peut se faire à l'aide de 4 examens :
- l'examen à la lampe de Wood
- l'examen direct des poils
- la mise en culture
- la biopsie cutanée.
Il existe des animaux porteurs sains de la teigne (c'est-à-dire sans qu'il y ait de lésions). Votre vétérinaire pourra faire des prélèvements et éventuellement une culture pour identifier précisément l'agent en cause.
Traitement
Le traitement des teignes est souvent long et nécessite des soins locaux et généraux. Le traitement de l'animal en lui-même doit être rigoureux et il convient de traiter tous les animaux vivant ensemble, qu’ils soient porteurs ou non de lésions.
Sur les lésions localisées, on utilise des traitements fongicides locaux.
En parallèle, on peut donner par voie orale un antifongique. Ce traitement par voie orale est à éviter chez les femelles gestantes, car il présente un risque tératogène ainsi que sur les animaux possédant un système immunitaire déprimé (porteur du virus de la leucose féline ou du sida par exemple).
La durée du traitement est en moyenne de 3 à 4 semaines minimum. Le traitement de l'environnement est un point essentiel de la prophylaxie, car les spores peuvent survivre jusqu'à un an.
Il faut passer régulièrement et minutieusement l'aspirateur et passer les surfaces à l'eau de Javel.
Il faut aussi désinfecter tous les objets pouvant être contaminés (coussin, matériel de toilettage, couvertures, etc.) en les faisant bouillir et en les passant à l'eau de Javel. Enfin, il existe des bombes ou bougies fumigènes qui peuvent rendre de grands services pour la désinfection générale des locaux.
La Parvovirose du chien
La parvovirose est une maladie virale du chien et des autres canidés (loup, renard), très contagieuse et fréquemment mortelle. Elle est aussi appelée gastro-entérite hémorragique.
Elle est due au parvovirus canin (CPV). C'est un tout petit virus très résistant dans le milieu extérieur ainsi qu'à de nombreux désinfectants. La contagion se fait donc principalement dans le milieu extérieur souillé par les selles de chiens malades. Les animaux atteints sont surtout les chiots, les chiens adultes non vaccinés et les chiens en collectivité (élevage).

Symptômes
Chez les jeunes animaux, principales victimes de la maladie, les symptômes sont fulgurants : le chiot est atteint d'une diarrhée hémorragique d'odeur nauséabonde caractéristique. Des vomissements sont également possibles.
Le chien présente de la fièvre, est très abattu et se déshydrate très rapidement. Le virus s'attaque également aux globules blancs du sang, ce qui entraîne une baisse des défenses de l'organisme et donc une sensibilité accrue aux autres infections, notamment bactériennes.
Chez les chiens adultes, les symptômes sont identiques, mais en général moins marqués.
Diagnostic
Il se fait sur la base des symptômes et sur leur évolution fulgurante.
S'il le souhaite, le vétérinaire peut confirmer son diagnostic par :
- un test de dépistage sérologique possible par prise de sang sur les animaux non vaccinés
- un test directement effectué sur les selles qui permettent de mettre en évidence le virus.
Traitement et évolution
Prévention

Législation
La parvovirose canine est un des vices rédhibitoires chez le chien.
C'est une des maladies soumises à des obligations légales de la part du vendeur, visant à protéger le client. Si un chiot est vendu malade ou porteur du virus, il doit être rendu et sera intégralement remboursé par le vendeur.
Il existe, pour chaque maladie, un délai de garantie spécifique, correspondant au temps de développement de la maladie. Au-delà de ce délai, on ne peut pas prouver que le chien a attrapé la maladie chez le vendeur qui n'est alors plus responsable. Le remboursement n'est alors plus possible. Un délai d'action en rédhibition de 30 jours permet de porter plainte auprès du vendeur si un certificat de suspicion a été fait par un vétérinaire dans le délai de garantie (5 jours pour la parvovirose), et si la maladie est diagnostiquée de façon définitive.
Le diagnostic doit donc être fait par un vétérinaire dans les cinq jours suivant l'acquisition.
Il est nécessaire également pour que vous puissiez avoir un recours que le chiot que vous venez d'acheter soit identifié avant l'achat, ce qui est une obligation légale pour toute vente ou don de chiens.
Conclusion
La parvovirose canine est une maladie très grave, très contagieuse et rapidement mortelle. Il est donc indispensable de vacciner les chiots dès leur plus jeune âge et de poursuivre cette vaccination toute la vie de l'animal. En cas de diarrhée chez un chiot nouvellement arrivé, n'hésitez pas à consulter un vétérinaire.
Les intoxications aux raticides
Les raticides et souricides sont le plus souvent des produits anticoagulants qui provoquent des hémorragies.
2 sortes de toxiques sont autorisées aujourd’hui dans les raticides et souricides vendus en Europe : l’alpha-chloralose et les anticoagulants antivitamine K. Les substances anticoagulantes autorisées sont le coumafène, le coumatétralyl, la chlorophacinone, la bromadiolone, le difénacoum, le brodifacoum, la diféthialone et le flocoumafène.
Les appâts contre les souris et les rats sont à base de céréales et sont attirants pour beaucoup d’autres espèces. En raison de leur très large utilisation, les raticides sont à l'origine d'intoxications fréquentes chez le chien, mais également chez le chat, et plus rarement le cheval et les animaux d’élevage. Ces intoxications sont le plus souvent d'origine accidentelle, mais parfois aussi d'origine malveillante.
En savoir plus
Les symptômes dépendent de la matière active du raticide ingéré, et les troubles sont très différents selon qu’il s’agit d’antivitamine K ou d’alpha-chloralose.
Les antivitamine K sont toxiques pour le sang. C'est des anticoagulants, c'est-à-dire qu’ils empêchent le sang de coaguler lors de saignement. Les symptômes n’apparaissent pas dans les minutes ou les heures qui suivent l’ingestion. Ils surviennent généralement 1 à 4 jours après, parfois jusqu’à 8 jours plus tard. On observe d’abord une baisse d’entrain et d’appétit, de la fatigue.
Parfois de la toux, une boiterie, et quelquefois des saignements visibles : dans la bouche par exemple, ou bien la présence de sang dans l’urine ou dans les selles. Si des hémorragies internes importantes surviennent, une aggravation rapide peut se produire et l’intoxication peut être mortelle. Fort heureusement, il existe un antidote qui peut être administré d’abord par le vétérinaire, puis en comprimés par le propriétaire pendant plusieurs semaines.
L’alphachloralose est toxique pour le système nerveux. Lors d’intoxication par ce produit, l’animal présente des signes rapidement, dans les heures qui suivent l’ingestion. On observe d’abord de la salivation et des troubles de l’équilibre, ainsi qu’une modification de son comportement. Puis il devient prostré et ne peut plus se lever. Il peut ensuite tomber dans le coma, mais avec souvent des tremblements, et parfois l’apparition de convulsions. Sa température corporelle diminue et il se refroidit.
L’intoxication est souvent mortelle sans traitement, surtout chez le chat qui est plus sensible que le chien. Un animal intoxiqué doit être réchauffé, manipulé le plus doucement possible pour éviter de déclencher des convulsions et emmené sans tarder chez le vétérinaire qui pourra mettre en place un traitement.
Au vu des risques d’intoxication de nos animaux domestiques par les raticides, il faut bien faire attention de disposer les appâts dans des endroits non accessibles pour eux.

Le syndrome urinaire félin (SUF)
Le syndrome urinaire félin (SUF) est une affection touchant le bas appareil urinaire du chat, c’est-à-dire l’urètre et la vessie. Le chat peut présenter des difficultés à uriner et peut même aller jusqu’à une obstruction complète de sa vessie, on parle alors de chat « bouché ». Ce dernier cas constitue une urgence absolue puisque cette affection peut entrainer la mort de l’animal en cas de non-traitement.

Causes :
Il existe de multiples causes au SUF, la plupart du temps, il s’agit d’une cystite dont on ne connaît pas la cause, on parle alors de cystite idiopathique. Elle intervient dans 10 à 50% des cas de SUF et est très souvent provoquée par du stress (arrivée d’un nouvel animal à la maison, déménagement ou autre).
Dans d’autres cas, un bouchon muqueux dans l’urètre (20-60%) ou des calculs dans la vessie et/ou l’urètre (30%) peuvent provoquer une obstruction et empêcher l’émission d’urine. Plusieurs types de calculs ont été mis en évidence chez le chat, les plus fréquents sont les oxalates de calcium et les struvites (ou phosphates ammoniaco-magnésiens)., On note également d’autres causes, mais qui sont plus rares : infections urinaires, tumeurs, sténoses de l’urètre, etc.
Facteurs de risque :
Le sexe : les chats mâles présente un urètre de plus faible diamètre que les femelles, ils peuvent dont faire une obstruction plus facilement.
Le régime alimentaire : Les aliments trop riches en magnésium ou en phosphore, ou modifiant le pH des urines (trop acide ou trop basique) peuvent favoriser la formation de calculs. C’est souvent le cas avec les aliments dits standards ou bas de gamme. Un chat en bonne santé présente de manière physiologique des cristaux en quantité variable dans ses urines. Si le pH de l’urine est anormal, ces sédiments urinaires vont précipiter et former des calculs.
Le chat est un animal qui boit peu : les urines sont donc plus concentrées et les mictions moins fréquentes que chez le chien. Les sédiments sont donc moins fréquemment éliminés.
La sédentarité et le surpoids : les chats qui manquent d’activité et qui sont en surpoids semblent plus souvent affectés.
L’âge : Les chats de tout âge peuvent être concernés, mais on note une fréquence plus élevée entre 2 et 5 ans.
Symptômes :
Lors d’une sub-obstruction urinaire (obstruction incomplète), le chat peut présenter plusieurs symptômes, tels que la pollakiurie (augmentation de la fréquence des mictions), la strangurie (douleur lors des mictions), la dysurie (mictions longues et difficiles), ou l’hématurie (présence de sang dans les urines). Dans certains cas, le seul signe d’appel peut-être de la malpropreté ou un léchage insistant de la zone uro-génitale.
Lors d’une obstruction complète, le chat essayera d’aller à la litière plusieurs fois de suite, se mettra en position, mais ne pourra pas émettre d’urine, il pourra être très abattu et ne plus vouloir manger. Sa vessie deviendra très dure et très douloureuse, on parle alors de globe urinaire. Dans ce cas, il s’agit d’une urgence vitale pour l’animal. En effet, ne pouvant pas éliminer ses urines, l’organisme va réabsorber les déchets normalement éliminés dans les urines et va donc s’auto-intoxiquer. Une insuffisance rénale et des troubles ioniques peuvent en découler et peuvent entrainer la mort de l’animal.
Examens complémentaires :
Une analyse de sang nous indiquera s’il y a ou non une insuffisance rénale ou des troubles électrolytiques. Des analyses d’urine seront réalisées ; On regardera notamment le pH, la densité urinaire et la présence de cristaux ou de signe d’infection. Une analyse bactériologique pourra être envoyée au laboratoire afin de trouver le germe en cause et de donner le bon antibiotique.
Une radiographie pourra être envisagée afin de mettre en évidence des calculs dans la vessie ou dans l’urètre. Et une échographie nous permettra de voir des signes de cystite ou des calculs non visualisables à la radiographie.
Traitement Immédiat :
À court terme, il faudra très rapidement lever l’obstruction. Un sondage urinaire sera alors réalisé sous anesthésie générale. La sonde sera laissée en place pendant plusieurs jours afin de vidanger la vessie et de la rincer pour évacuer tous les calculs de petite taille présents dans la vessie.
Le chat sera perfusé afin de relancer la production d’urine, de lutter contre les déséquilibres électrolytiques et l’insuffisance rénale dus à l’obstruction.
Pendant ce temps, le chat est hospitalisé et porte une collerette afin qu’il ne s’enlève pas sa sonde urinaire. Une antibiothérapie pourra être débutée en cas de besoin et des spasmolytiques ainsi que des anti-douleurs seront prescrits afin de soulager le chat et de faciliter l’émission d’urine.
En cas de calculs impossible à dissoudre ou en cas de calculs de grande taille, une intervention chirurgicale (cystotomie) est parfois nécessaire pour les retirer de la vessie.
Traitement a long terme :
Il est fonction de la cause primaire, plusieurs axes de traitement peuvent être envisagés. En cas de calculs urinaires, une alimentation adaptée sera mise en place, elle modifiera le pH urinaire ou bien la densité urinaire. Il faudra également stimuler la prise de boisson du chat (eau fraiche à disposition, fontaine à chat, alimentation humide : eau dans les croquettes, pâtée). Lorsque le stress est l’élément déclencheur des cystites ou qu’aucune cause précise n’est mise en évidence, on essayera d’apaiser le plus possible l’environnement de vie du chat : diffusion de phéromones, augmentation du nombre de litières, augmentation de l’activité du chat (jouets)…
Suites :
Le SUF est une maladie récidivant fréquemment. Le chat pourra s’obstruer de nouveau quelques jours après le sondage ou bien plusieurs années après la première obstruction. Dans ce cas, un traitement médical et nouveau sondage seront réalisés. En cas de rechutes répétées, une intervention chirurgicale pourra être envisagée : l’urétrostomie. Il s’agit d’aboucher l’urètre plus profond et de plus gros diamètre directement à la peau après avoir amputé du pénis.
Elle permet donc de shunter la partie la plus étroite de l’urètre où les obstructions se situent habituellement. Cette chirurgie permettra de limiter le risque d’obstruction, mais les symptômes de cystite pourront persister. La complication la plus fréquente est la sténose au niveau de l’abouchement à la peau. Cette complication reste malgré tout assez rare.
Le syndrome dilatation torsion de l'estomac SDTE
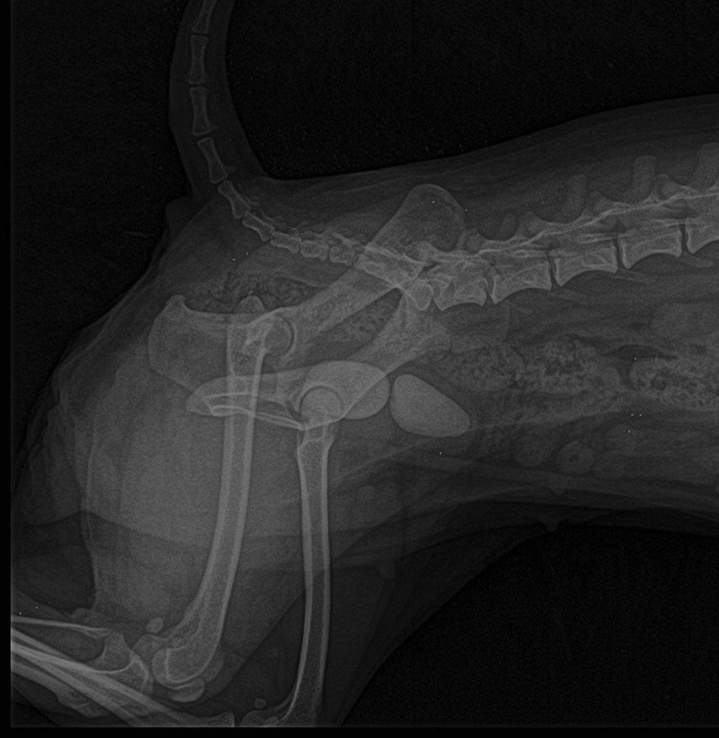
Un soir de garde nous a été amené un chien de type Carlin, restant immobile au sol, couché sur le flanc. Il présentait "une bosse sur le ventre".
L'examen clinique a montré une dilatation gazeuse en partie avant de l'abdomen. Une radiographie a été réalisée afin de confirmer une dilatation- torsion de l'estomac. Cet examen a confirmé cette hypothèse.
En cas de dilatation et torsion éventuelle de l'estomac, on observe en arrière du diaphragme une (en cas de dilatation) ou deux (en cas de torsion) zones apparaissant plus noire donc moins opaque(s) aux rayons X, contenant donc de l'air en grande quantité.
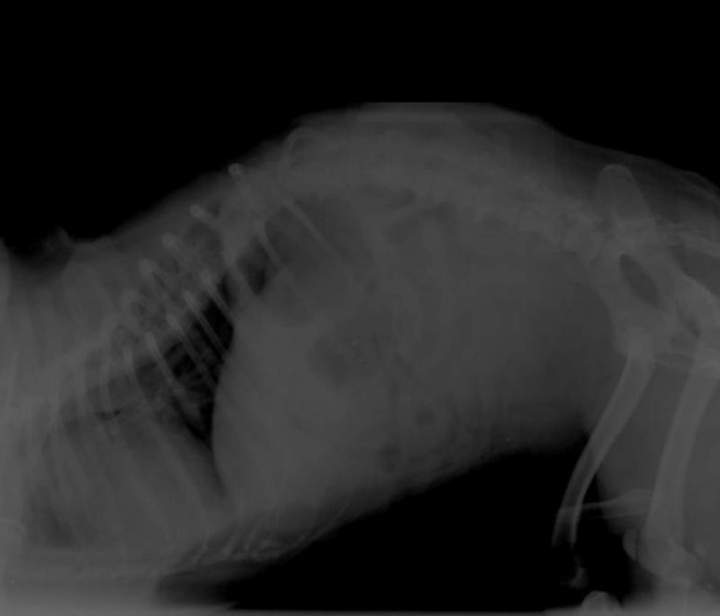
Mais qu'est-ce que la dilatation - torsion de l'estomac (SDTE) ?
Le syndrome de dilatation torsion de l’estomac (SDTE) est une affection qui débute avec la distension de l’estomac par des aliments, des liquides comme l’eau de boisson, ou par de l’air en raison d’une respiration haletante. L’estomac peut ensuite tourner sur lui-même (en général dans le sens des aiguilles d’une montre) lorsqu’il est dilaté. La voie d’entrée de l’œsophage et la voie de sortie vers l’intestin sont occluent et les aliments, liquides et air ne peuvent ressortir. Des efforts de vomissement non productifs s’ensuivent.
En raison de la distension et de la torsion de l’estomac, l’apport sanguin peut être bloqué et une partie ou l’intégralité de la paroi de l’estomac peut nécroser. Le risque de nécrose gastrique est d’autant plus grand que le délai avant la prise en charge a été long.
Une autre conséquence est l’occlusion de la veine cave qui ramène le sang de tout l’arrière du corps et entraîne un choc de l’animal. Le choc est une situation dans laquelle une perfusion insuffisante des organes est fatale si elle n’est pas traitée.
Quels sont les signes d’appel de la dilatation-torsion d’estomac chez le chien ?
De nombreuses races de grands et très grands chiens sont prédisposées à cette affection : Akita Inu, Bassets Hound, Berger Allemand, Boxer, Dogue Allemand, Irish Wolfhound, Labrador retriever, Saint Bernard, Setter Irlandais. À titre d’exemple, plus de 30 % des Dogues Allemands présentent un épisode de dilatation-torsion d’estomac au cours de leur vie. Mâles comme femelles sont touchés de façon égale.
Les signes cliniques sont des signes d’agitation et d’anxiété de l’animal, des efforts improductifs, de vomissements, une distension abdominale, une pâleur des muqueuses (par exemple celles des babines et gencives), une fréquence cardiaque très élevée et un pouls très faible. Les animaux en SDTE sont généralement très faibles et nécessitent un traitement agressif immédiat.
Quel est le traitement de la dilatation-torsion d’estomac chez le chien ?
Des voies veineuses sont mises en place, des perfusions et médicaments sont administrés afin d’essayer de contrer l’état de choc. Des procédures de décompression sont mises en œuvre en parallèle et dans l’urgence, consistant en la mise en place d’un trocart (grosse aiguille ou cathéter) afin de décomprimer l’estomac des gaz accumulés (gastrocentèse). Un anesthésique est administré et un tube est passé dans l’estomac via l’œsophage afin de vider l’estomac au maximum et de le rincer.
Quand son état le permet, l’animal est opéré rapidement. Sinon, l’opération est réalisée quelques heures après réanimation médicale en soins intensifs. Lors de la chirurgie, des signes de nécrose sont recherchés sur les organes. L’estomac est repositionné et est ancré sur le côté droit de l’abdomen pour éviter toute récidive (gastropexie). Parfois, une zone de nécrose est décelée sur l’estomac et nécessite son ablation (gastrectomie). Lorsque trop d’estomac est touché, le pronostic devient désespéré et l’euthanasie de l’animal est recommandée. Si l’estomac n’a pu être vidé par le tube œsophagien, ou s’il contient des corps étrangers il est alors ouvert pour être vidé (gastrotomie).
Parfois, la rate est également tordue et des caillots sanguins se sont développés dans ses vaisseaux. L’ablation de la rate (splénectomie) est alors nécessaire. Les chiens peuvent vivre normalement sans rate.
L’animal peut aussi présenter des troubles du rythme cardiaque. Ils sont présents dans environ 40% des cas si un problème de rate nécessite son ablation. Ces troubles peuvent être mortels et nécessitent un traitement particulier.
Quels sont les risques et les complications possibles ?
Comme lors de toute chirurgie, des complications peuvent survenir.
Bien que rare, un décès lors de l’anesthésie peut survenir. C’est pourquoi il est parfois préférable de réanimer l’animal en soins intensifs avant d’envisager une intervention chirurgicale. Grâce à l’utilisation de protocoles anesthésiques modernes sécuritaires et d’appareils de monitorage (ECG, oxymétrie pulsée, suivie de la pression sanguine…), le risque est minimisé.
L’infection est une complication peu fréquente puisque des techniques de stérilité stricte sont utilisées pendant l’intervention et que des antibiotiques sont administrés.
Les arythmies cardiaques sont en revanche des complications courantes et peuvent survenir jusqu’à plusieurs jours après l’opération et peuvent devenir mortelles lorsque leurs fréquences devient trop importantes.
Lors de défaillance multiorganique, des troubles de la coagulation et souvent la mort peuvent survenir.
Le lâchage de l’attache de l’estomac sur la paroi (gastropexie) survient dans moins de 5% des cas avec une technique adaptée.
Des récidives de dilatation de l’estomac peuvent survenir malgré la gastropexie, peu fréquentes, elles sont dues à un défaut fonctionnel du muscle de l’estomac. Des médicaments peuvent être administrés. L’aspect clinique est similaire au syndrome de dilatation-torsion de l’estomac, mais l’estomac ne se tord pas, rendant l’affection moins grave.
Du fait de la grande variabilité de l’état des animaux présentant un syndrome de dilatation-torsion de l’estomac, il est difficile de prévoir si votre animal va présenter des complications postopératoires. En général, les animaux avec une nécrose gastrique se portent beaucoup moins bien que ceux avec un traumatisme minimal présenté peu de temps après les premiers signes cliniques.
Le pronostic
Lors de prise en charge rapide et associant tous les soins intensifs nécessaires, 90% des chiens traités et opérés survivent. Si au moment de l’intervention une portion de l’estomac est nécrosée, les chances de survie diminuent et sont environ de 50%
Quelles précautions prendre pour l'éviter ?
Afin de prévenir cette affection grave, il est utile d'offrir à votre chien un aliment de bonne qualité, et ce, en 2 ou 3 repas par jour. En effet, il a été observé que la torsion d'estomac survenait parfois après un repas copieux suivi d'un effort intense. Au contraire, l'évacuation des gaz digestifs par la bouche se faisant plus efficacement lorsque le chien est debout, il est avantageux pour votre ami de ne pas dormir juste après le repas, mais d'avoir une activité modérée.
Le diagnostic nécessite la mise en œuvre d'examens complémentaires, notamment l'observation des parasites après un raclage cutané. La prophylaxie est quasi inexistante, cette parasitose étant d'étiologie multifactorielle et basée sur l'existence d'une prédisposition héréditaire associée à des facteurs déclenchants.
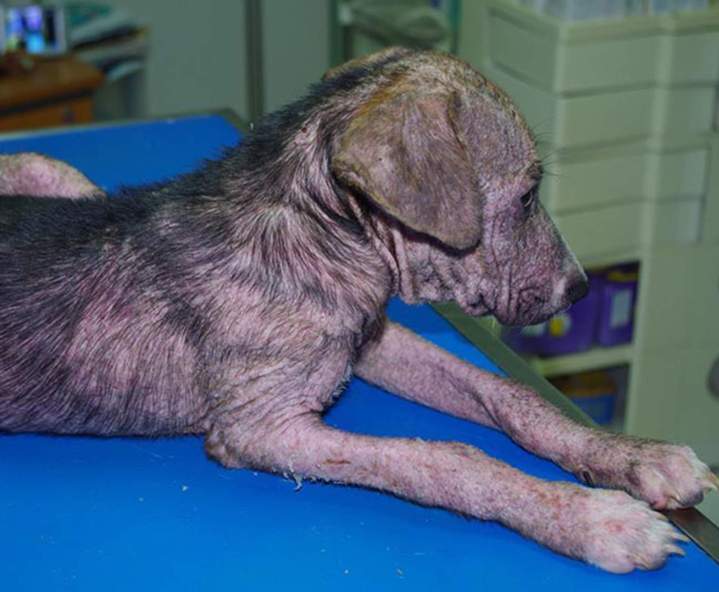
La démodécie canine est due à la présence et à la prolifération dans les follicules pileux, accessoirement dans les glandes sébacées, d'un acarien appelé Demodex canis. La démodécie est aussi appelée démodicose, démodexose, acné parasitaire, ce terme faisant référence à l'observation de pustules blanches sur la face des jeunes chiens. Elle est parfois qualifiée de gale démodécique ou de gale rouge.

Ces termes sont inexacts puisque les Demodex ne sont pas des agents de gale et la démodécie n'est ni contagieuse ni prurigineuse. Demodex canis est spécifique du chien et ne peut parasiter d'autres mammifères, tels que le chat ou l'homme. Elle n'a donc pas de conséquences zoonosiques.
La démodécie est une grave dermatose du jeune chien, car elle se généralise et se complique d'une infection bactérienne dans environ 20 % des cas. Le traitement en est alors long, généralement de plusieurs mois et les rechutes fréquentes. L'importance est également économique, car le traitement est coûteux.
Certains reproducteurs transmettent une prédisposition génétique et vont par conséquent engendrer des lignées de chiots démodéciques. Il est donc parfois conseillé de les retirer de la reproduction.
La démodécie est une acariose rare avant 3 mois et après 3 ans, généralement observée avant 1 an. Elle est diagnostiquée sur des chiens adultes, mais des facteurs prédisposant et des maladies associées doivent alors être recherchées (Cushing, hypothyroïdie...).
La Borréliose ou maladie de Lyme
Cette maladie est malheureusement souvent sous-diagnostiquée et de plus en plus souvent retrouvée chez nos animaux. Il s'agit d'une maladie vectorielle, c'est-à-dire transmise par les tiques, elle peut toucher nos animaux, mais aussi nous-même. La bactérie responsable de la borréliose est Borrelia burgdorferi dont onze espèces différentes ont été mises en évidence.
Le tableau clinique rapporté chez des chevaux suspectés comporte une multitude de symptômes : fièvre, léthargie, anorexie, amaigrissement chronique, raideur, arthrite, fourbure, uvéite ou encore avortement. Des signes neurologiques ont aussi été enregistrés. Il est possible que cette maladie se manifeste sous forme asymptomatique.

Le complexe granulome éosinophilique félin
Parmi les maladies de la peau de nos félins domestiques, on trouve le complexe granulome éosinophilique félin, regroupant trois types de lésions d'aspects différents, mais ayant pour point commun de contenir de nombreux globules blancs particuliers nommés éosinophiles, bien visibles à l'examen microscopique de la peau atteinte. Le premier type de lésions consiste en l'apparition de plaques rougeâtres et suintantes (plaques éosinophiliques) le plus souvent au niveau de l'abdomen et de la face interne des cuisses. Ces lésions peuvent provoquer de fortes démangeaisons.
Traitement
L'apparition concomitante de plusieurs lésions faisant partie du complexe granulome éosinophilique félin permet souvent d'établir le diagnostic, mais des prélèvements cutanés sont parfois nécessaires pour confirmer la maladie et la différencier d'autres atteintes traumatiques ou tumoraux par exemple. Ensuite, le traitement consiste le plus souvent en l'administration de corticoïdes en injection ou par la bouche pendant plusieurs semaines.
Certains chats ont parfois besoin d'un traitement antibiotique en supplément. Le traitement est long et la plupart des chats doivent faire l'objet de soins durant toute leur vie. Pour les chats atteint de lésions éosinophiliques, un régime spécial hypoallergénique ainsi qu'une bonne prévention contre les puces est également indispensable.
En savoir plus
Le deuxième type de lésion se manifeste par le développement d'un ou plusieurs ulcères au niveau des lèvres supérieures et parfois aussi sur la langue et le palais. Enfin, un troisième symptôme consiste en un bourrelet allongé, rose grisâtre et dépourvu de poils, ne provoquant pas de démangeaisons (granulome éosinophilique) et se situant à la face postérieure des cuisses. Chaque type de lésions peut apparaître de manière isolée ou simultanément avec un autre type. Les plaques, ulcères et bourrelets peuvent survenir une seule fois dans la vie du chat, mais le plus souvent ils se développent de manière chronique et récidivante.
Et d'origine inconnue !
L'origine des lésions appartenant au complexe granulome éosinophilique reste inconnue à ce jour. Une sensibilité prononcée vis-à-vis de piqûres d'insectes (puces, moustiques), des infections bactériennes ou encore une allergie d'origine alimentaire sont suspectées dans certains cas. Ces facteurs pourraient induire l'activation des globules blancs éosinophiles qui à leur tour provoqueraient la libération de substances inflammatoires dans la peau. Cependant, ces hypothèses ont pu être éliminées chez certains chats atteints et aucune cause n'a pu être trouvée chez eux. Enfin, une origine génétique de la maladie ne peut pas être exclue.

Les malocclusions dentaires chez les rongeurs et lapins
Les malocclusions dentaires chez les cochons d’Inde, les chinchillas et les lapins appartiennent probablement aux causes principales de leur visite chez le vétérinaire. Les soucis liés à celles-ci se manifestent après plusieurs mois de vie, et peuvent affecter les incisives (devant et visibles) ou les molaires (derrière et difficile à voir). Or les dents croissent continuellement et si elles poussent de travers, elles vont développer des pointes ou des ponts entre elles qui blessent la muqueuse en provoquant des érosions, coincent la mobilité de la langue ou font une obstruction mécanique.
Les symptômes d’alerte sont les suivants :
L’animal trie sa nourriture, il bave, cesse totalement de s’alimenter et/ou de s’abreuver, il maigrit, peut présenter des troubles digestifs, ou parfois un abcès au niveau des joues ou mandibules. Un rongeur ou un lapin qui ne mange plus est dans un état critique. Son système digestif sophistiqué ne lui permet pas de survivre longtemps à un jeûne prolongé. Il n’est donc pas possible d’attendre plusieurs jours avant de le montrer à un vétérinaire, surtout s’il ne s’alimente plus du tout.
Lorsque les incisives sont responsables des malocclusions, le pronostic est meilleur. Les couper sous narcose avec une scie électrique est la méthode la plus élégante pour les raccourcir, mais la méthode de choix pour les incisives erratiques reste l’extraction pure et simple. Le lapin (l’espèce la fréquemment touchée par ce type de malocclusion) se nourrit par la suite de façon parfaitement normale.
Lorsque des molaires sont responsables, on peut rencontrer différentes expressions de leur croissance erratique. Le diagnostic précis ne peut se faire que sous anesthésie. Des pointes ou des ponts seront à couper, parfois on peut rencontrer des abcès qui se curent toutefois très difficilement. Ces abcès sont souvent très agressifs et peuvent envahir les tissus osseux. Le but est de pouvoir les exciser dans leur totalité ainsi que la ou les dents responsables. Une radiographie est souvent indispensable. Le pronostic de ces abcès est réservé.
Les radiographies de la tête, même chez un rongeur ou lapin sain, peuvent de manière générale indiquer une malocclusion. Le risque de savoir si celle-ci risque de provoquer des suites indésirables est plus difficile à prédire.
La meilleure prévention est de manière générale une alimentation riche en foin avec une réduction de l’apport des graines. Souvent celles-ci sont préférées, car appétissantes, mais le foin reste l’aliment de base qui doit être distribué largement pour prévenir au mieux les risques pathologiques suite aux malocclusions et même des problèmes digestifs.
La deuxième chose est d’éviter la reproduction avec les animaux souffrant de malocclusion, car ce défaut se transmet à ses descendants.
Sur les photographies ci-contre, on peut voir chez un cochon d'Inde une malocclusion des prémolaires et molaires (on peut voir les dents au-dessus de la langue qui forment un pont) et une malocclusion des incisives.
Traitement
Dans le cas de struvites, étant donné qu’ils sont souvent secondaires à une infection urinaire sous-jacente, le traitement de l’infection avec des antibiotiques éliminent habituellement ce type de cristaux. En effet, une fois l’infection résolue, le pH urinaire redeviendra normal et les struvites seront dissous. Malheureusement, bien que les struvites se dissolvent facilement en rétablissant un pH urinaire normal, il n’en ait pas de même pour les autres types de cristaux. Dans la situation où d’autres cristaux sont à l’origine d’un problème urinaire (ex : oxalates de calcium), une diète urinaire ayant pour but de rétablir le pH normal de l’urine évitera la progression de la condition, mais les cristaux déjà présents devront être évacués par miction ou cathétérisation. Quant aux calculs urinaires, peu importe le type, leur retrait en chirurgie (cystotomie) est la recommandation première. Dans tous ces cas de problèmes urinaires, la diète urinaire (idéalement en canne, car elle s’avère plus riche en eau) ainsi qu’une augmentation de la fréquence des mictions (en stimulant votre chien à boire) sont bénéfiques pour assurer une guérison plus rapide.
Voici quelques trucs pour augmenter la consommation d’eau de votre chien :
- Changer l’eau des bols plusieurs fois par jour
- Utiliser une fontaine
- Mettre de multiples bols dans différentes pièces de la maison
- Utiliser des bols en céramique, car la fraicheur est mieux conservée
- Utiliser de plus grands bols
- Mettre des glaçons dans l’eau
Prévention
Malgré ces mesures de prévention, certains chiens continueront d’avoir des épisodes de problèmes urinaires. Si tel est le cas, des analyses d’urine régulières (aux 3 à 6 mois) sont recommandées afin de dépister de manière précoce ces problèmes.
Tout dépendant du type de cristaux ou de calculs urinaires, une diète urinaire peut être recommandée à long terme et ne devrait pas être cessée sans l’accord d’un vétérinaire.
Les gâteries et nourriture de table devraient être évitées, car plusieurs aliments sont néfastes pour la santé urinaire. Vous trouverez ci-joint une liste d’aliments à éviter. Stimuler la consommation d’eau et/ou donner une diète humide permet d’augmenter la fréquence des mictions et ainsi, diminuer le risque de récidives.
Sortir votre chien fréquemment lui permet aussi d’uriner plus souvent.
Les chiens avec un surplus de poids doivent être mis sur un programme de perte de poids
Signes cliniques
Les signes cliniques associés aux cristaux et / ou calculs urinaires sont les suivants : pollakiurie (mictions plus fréquentes), hématurie (sang dans l’urine), dysurie (urine en plus petite quantité) et strangurie (douleur à la miction). Ceci peut se manifester par des mictions à des endroits inappropriés dans la maison, du léchage excessif au niveau des parties génitales, etc.
Bien que les blocages urinaires (incapacité à uriner) soient fréquents chez les chats, ils sont beaucoup moins communs chez les chiens. En effet, l’urètre des chiens est plus large et donc, moins propice à être bloquée par des cristaux ou des calculs urinaires. Le blocage peut être partiel (l’animal fait du goutte à goutte) ou complet (l’animal n’urine plus du tout). Ceci survient plus souvent chez les chiens de petites races mâles (l’urètre des femelles est plus gros). Les signes cliniques d’un chien ‘’bloqué’’ seront différents : la dysurie, strangurie et hématurie peuvent être présents, mais nous pouvons aussi observer une douleur abdominale, de la léthargie ou faiblesse, des vomissements, de l’anorexie, un pénis extériorisé, etc. Les animaux décèdent de cette condition en 24-48h. Le décès est secondaire à un arrêt cardiaque causé par une augmentation du potassium dans le sang qui est normalement excrété dans l’urine.
Diagnostic
D’autres conditions peuvent causer le même genre de signes cliniques et doivent être différenciées des cristaux / calculs urinaires. Citons notamment l’infection urinaire, les tumeurs vésicales et les maladies prostatiques.
L’analyse d’urine permet de détecter la présence d’une infection ou de cristaux urinaires. La radiographie, quant à elle, permet d’évaluer la présence de calculs dans le système urinaire (reins, uretères, vessie et urètre). L’échographie permet d’évaluer la paroi de la vessie anormale en cas de tumeur, la présence de calculs vésicaux (certains calculs ne sont pas visibles sur radiographie) ainsi que l’anatomie de la prostate chez les mâles. L’urine pour analyse peut d’ailleurs être prélevée directement dans la vessie à l’aide de l’appareil à échographie, ce qui évite que les bactéries du vagin, du pénis ou encore de la prostate faussent les résultats. Les calculs urinaires retirés en chirurgie devraient être analysés afin de mettre en évidence les types de cristaux impliqués dans la formation du calcul. Souvent, les calculs peuvent être formés de plusieurs types de cristaux et de bactéries, d’où l’importance de l’analyse.
Aliments à éviter
Viande : Hareng, Huitre, Sardine, Saumon
Légumes : Asperge, Aubergine, Brocoli, Carotte, Céleri, Chou, Concombre, Courgette, Épinard, Fève verte, Laitue, Maïs, Patates douces, Pois mange tout, Poivron vert, Tomates
Produits laitiers : Crème glacée, Fromage, Lait, Yogourt
Pains, grains et noix : Arachide, Fève de soja, Gâteau aux fruits, Germe de blé, Gruau, Noix du Brésil, Pacane, Pain de maïs
Fruits : Abricot, Ananas, Baies (la majorité), Cerise, Orange, Pêche, Pelure de lime ou citron ou orange, Poire, Pomme, Tangerine
Divers : Bière, Cacao, Café, Chocolat, Chocolat chaud, Fèves au lard, Soupe aux tomates, Soupe de légumes, Thé, Tofu
Il est alors important de consulter rapidement un vétérinaire afin de réaliser un bilan précis et de tenter d'identifier les causes de ce trouble du transit.
Le premier examen diagnostique lors de suspicion de stase est la radiographie abdominale. Un traitement adapté sera ensuite prescrit par votre vétérinaire.
Hygiène du pelage
Des boules de poils se forment facilement dans le tube digestif des lapins à poil long. Ce type de lapin doit être toiletté régulièrement, si possible avec une étrille pour enlever les poils morts. Des comprimés de papaïne pourraient aider à limiter le risque de trichobézoards.
Activité physique
L’exercice stimule le transit intestinal. Il faut encourager les propriétaires de lapin à les mettre dans des parcs à chiots ou, pourquoi pas, leur faire faire de l’agility ! Le stress, générateur de perturbations digestives, doit être le plus réduit possible.
Bilan médical
Un bilan de santé du lapin devrait être fait lors de l’acquisition de l’animal. Chaque bilan de santé est ensuite l’occasion d’insister sur plusieurs aspects importants : suivi du poids, alimentation, hygiène dentaire...
Prévention des arrêts du transit
En général, 75 % des cas d’arrêt du transit chez un lapin se résolvent en 3 jours, mais des récidives surviennent chez 30 % des animaux.
Équilibre alimentaire
Les propriétaires ignorent généralement l’importance du foin pour le lapin : il doit représenter 80 % des apports alimentaires. Pour encourager le lapin à le consommer, le foin doit être de bonne qualité : vert et d’odeur agréable. Seuls des granulés contenant 25 à 33 % de fibres peuvent éventuellement se substituer partiellement au foin. À partir de l’âge de 3 mois, des végétaux frais doivent être ajoutés (40 g/kg/matin et soir), principalement pour hydrater l’animal. Si le lapin n’est pas habitué à en
consommer, il vaut mieux les faire sécher au soleil au début pour éviter le risque de dilatation cæcale.
On peut aussi commencer par donner du persil, du basilic ou de l’aneth avant de donner des végétaux plus humides. Les aliments extrudés ou compressés doivent être limités à 20 g / kg et par jour, soit environ 1 cuillerée à soupe / kg deux fois par jour. Il faut proscrire la distribution de pain, de biscuits et de mélange de céréales. Le lapin doit avoir accès à de l'eau claire en permanence,
même la nuit.
La gale des oreilles du lapin
C’est une affection peu grave, mais qui doit être prise à temps. Il s’agit de la maladie de peau d’origine parasitaire la plus fréquente chez le lapin ; toutefois, il faut savoir que beaucoup sont porteurs de ces parasites, mais ne déclarent pas la maladie.
La gale des oreilles chez le lapin est due à un acarien de la famille des Psoroptes Cuniculi (voir image associée).
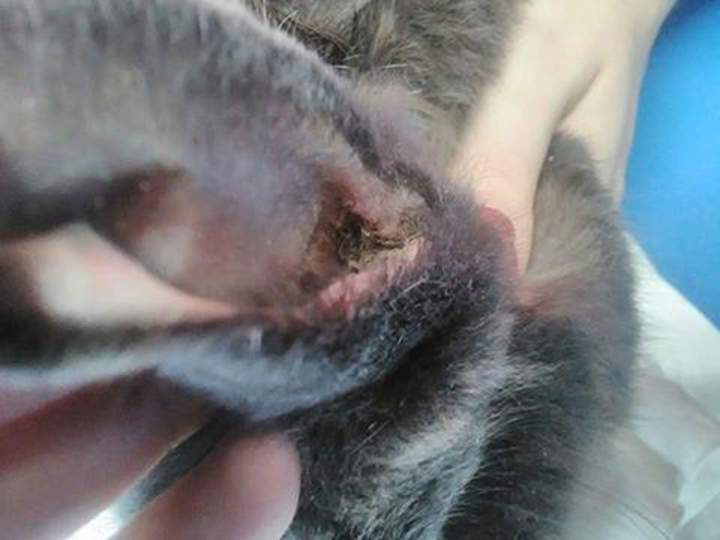
Ces acariens parasites s’installent sous la peau des oreilles du lapin, où ils trouvent chaleur et humidité, et y prélèvent du sang pour se nourrir. Ces acariens provoquent ainsi une inflammation du conduit auditif et des démangeaisons. Plus les parasites se multiplient, plus les démangeaisons sont intenses. Généralement, les deux oreilles sont atteintes. Comme l’animal se gratte, des plaies risquent de survenir sur ses oreilles et même dans certains cas, il se forme un hématome. Le pavillon de l’oreille est alors très gonflé.
Si la maladie n’est pas prise à temps, elle peut également s’étendre sur le cou, la nuque et la tête. Du fait de la formation inévitable d’une otite, le risque de provoquer une rupture du tympan existe, ce qui entraîne une manifestation « comme un torticolis » de la part du lapin victime, qui tend à conserver la tête penchée.
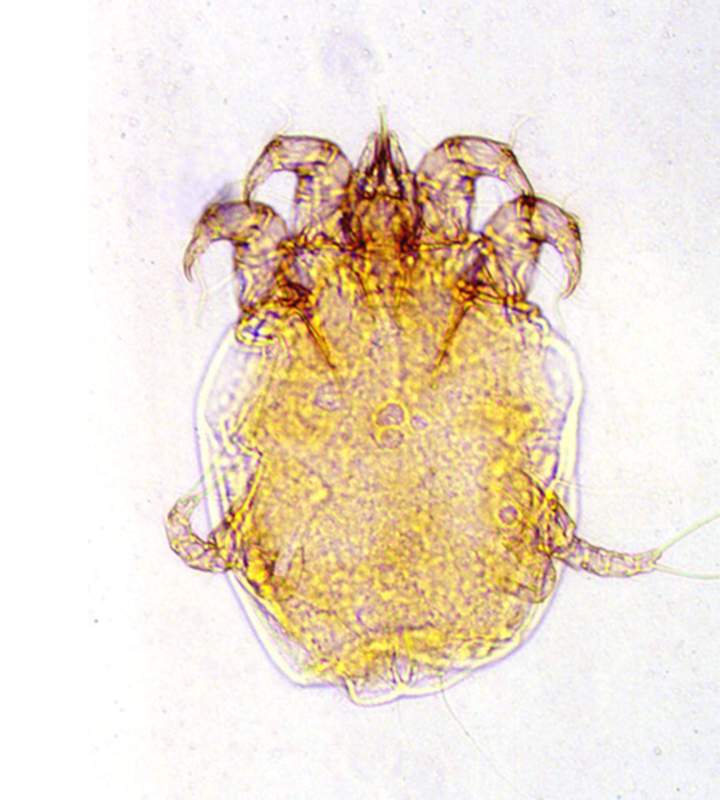
Les symptômes
La gale des oreilles chez le lapin se constate fréquemment par l’observation régulière et attentive du maître. L’oreille touchée donne l’impression d’être sale, car du cérumen s’accumule dans le conduit auditif. Il est jaunâtre, parfois gris ou encore brunâtre : en fait, il est composé d’un mélange de cérumen, d’acariens et de débris cellulaires, mais ceci ne se voit pas à l’œil nu. Du fait que ces substances s’accumulent, et se superposent, cela donne un aspect « feuilleté ». Lorsque le lapin souffre de la gale des oreilles, il manifeste les symptômes suivants :
- Il se secoue la tête fréquemment
- Il se frotte les oreilles, soit sur les parois de sa cage, soit contre les meubles bas s’il est en liberté dans la maison, et ce très fréquemment
- Il se gratte, car cette affection, comme toutes les affections parasitaires, est très prurigineuse
- À l’intérieur de ses oreilles, on observe des croûtes grises, brunâtres, assez épaisses et du cérumen nauséabond qui s’écoule
- Il tient la tête souvent penchée, car cela le gêne et lui fait mal
Il est indispensable de manipuler très délicatement le lapin qui souffre d’une gale des oreilles, car cette parasitose est douloureuse pour lui.
Si aucun traitement n’est mis en place rapidement, il faut savoir que la gale peut aller plus profondément dans l’oreille, provoquer à ce titre une otite interne, attaquer le système nerveux et ensuite causer la mort. Le lapin déjà infecté depuis plusieurs jours est généralement faible, abattu.
Diagnostic
Le vétérinaire pose le diagnostic après un examen attentif et minutieux de l’oreille qu’il soumet au microscope. Cet outil lui permet effectivement de visualiser les acariens.
Le traitement allopathique traditionnel consiste en des soins locaux, des produits à instiller dans l’oreille malade, ou encore des « spot-on », petites pipettes acaricides à déposer que la peau du lapin (le principe actif se diffuse ensuite et agit sur les acariens dans le conduit de l’oreille).
Quelquefois, le traitement allopathique consiste à appliquer de l'huile minérale ou un mélange d'huile minérale contenant un acaricide dans le canal externe de l'oreille des animaux malades.
Cette maladie est très contagieuse. Si vous possédez plusieurs rongeurs, il faut impérativement tous les traiter.
En prévention, la première condition importante est une hygiène stricte : cage souvent nettoyée, litière changée, aliments et boisson propres, abreuvoirs et mangeoires impeccables. L’inspection régulière et minutieuse des oreilles de votre lapin en fait aussi partie.
Arthrose et douleur
L'arthrose : qu'est-ce que c'est ?
L’arthrose est une maladie dégénérative irréversible faisant intervenir une multitude de facteurs biochimiques et biomécaniques, causant des altérations dans les tissus articulaires et conduisant à une diminution de la mobilité et à de la douleur.
Chez les carnivores domestiques, on estime qu’elle concerne plus de 20 % des chiens âgés de plus d’un an. De plus, l’espérance de vie des carnivores ne cessant d’augmenter, les chiens arthrosiques sont de plus en plus nombreux. Malheureusement, l’arthrose chez les animaux âgés est parfois un motif d’euthanasie.
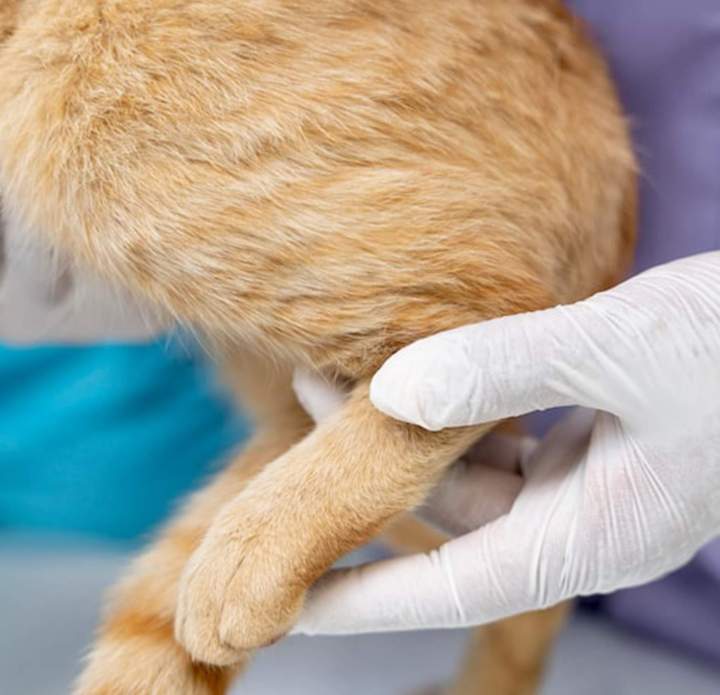
L’arthrose est une maladie irréversible, consultez rapidement votre vétérinaire dès les premières boiteries ou si vous trouvez votre chien moins actif : plus le traitement sera mis en place précocement, plus il sera efficace et augmentera l’espérance de vie de votre chien.


Les pathologies des glandes anales
Les glandes anales sont 2 petites poches, appelées aussi sacs anaux, situées de part et d'autre de l'anus ; elles sont reliées au rectum par 2 petits canaux et s'ouvrent à quelques centimètres du bord de l'anus. Elles contiennent un liquide plus ou moins épais, brun et très malodorant. Ces glandes n'ont plus vraiment de rôle chez nos carnivores domestiques, mais à l'origine l'émission de leur contenu servait à marquer le territoire, à communiquer avec les autres animaux...
Elles se vident en général un peu à chaque défécation, en petite quantité, mais lors d'un stress, d'une bagarre, d'un moment de panique, l'animal peut les vider entièrement.
Dans certains cas, elles peuvent être le siège de pathologies : glandes bouchées, abcès, tumeur...
Une tique... c'est quoi ?
Et les puces ?
Un coup de chaleur correspond à une élévation de la température corporelle, appelée hyperthermie.
À savoir !
La température corporelle normale d’un chien est de 38,5 °C. En cas de coup de chaleur, la température corporelle peut monter au-delà de 39,5 °C. Au-delà de 40,5 °C, le chien doit être conduit sans délai chez le vétérinaire le plus proche.
Un coup de chaleur peut survenir suite à un effort musculaire violent, lors de crises convulsives incontrôlées et prolongées ou lorsque la température ambiante est élevée. De nombreux coups de chaleur surviennent en voiture, lorsque le chien y est laissé enfermé au soleil ou même lors de trajets vitres ouvertes !
Ne laissez jamais votre chien enfermer dans la voiture !
Un chien enfermé dans une voiture, même avec les vitres entre-ouvertes, peut mourir en moins de 30 minutes, et cela, dès que la température extérieure atteinte les 20 °C. Dans l’habitacle, derrière les vitres, la température peut atteindre très rapidement les 70 °C à 80 °C. Une véritable torture !
Un coup de chaleur chez le chien constitue une situation d’urgence absolue au même titre qu’une torsion de l’estomac ou d’une blessure grave qui doit impérativement être prise en charge au plus vite par un vétérinaire.
L'insuffisance rénale chronique du chat
L’insuffisance rénale chronique est une des principales causes de mortalité féline. Elle touche environ 27 % des chats de plus de 10 ans et 30 à 50 % des chats de plus de 15 ans. N’attendez pas que les symptômes deviennent visibles pour vous en préoccuper car il sera trop tard pour freiner la maladie. Pour toutes questions, demandez à votre vétérinaire
Vous constatez que votre animal se fatigue plus vite, qu'il s’essouffle lors des promenades, qu'il a moins d'entrain et des quintes de toux ? Consultez votre vétérinaire ! En cas de problème cardiaque, un examen cardiaque et pulmonaire est nécessaire.
Un chien mal élevé ? Pas forcément, des solutions existent peut-être...

Laetitia Barlerin - Miss Véto nous aide à comprendre le langage des chats
L'hypertension artérielle du chat
Les antibiotiques...
L'utilisation des antibiotiques doit être raisonnée afin d'éviter l'apparition de résistances mettant en jeu la santé des animaux et des humains. C'est pour cette raison qu'au sein de la clinique, aucun antibiotique ne vous sera prescrit en dehors d'une consultation.


Qu’est-ce qu’un coup de chaleur ?
Quels sont les chiens les plus sensibles à la chaleur ?
En réalité, tous les chiens sans exception sont sensibles à la chaleur, et cela, pour une raison qui tient à leur physiologie.
Bien évidemment, ils arborent une épaisse fourrure qui leur tient chaud en toutes circonstances, mais surtout ils ne possèdent que très peu de glandes sudoripares. Les seules qu’ils aient couvertes une toute petite surface corporelle entre leurs coussinets (ce qui explique d’ailleurs qu’ils peuvent laisser des traces de pattes lorsqu’ils sont stressés ou qu’ils ont chaud…).
Par conséquent, ils ne suent que très peu et sont incapables de réguler leur température corporelle grâce au mécanisme de transpiration, de loin le plus efficace pour rafraîchir l’organisme.
Leur corps tente néanmoins de réguler sa température interne en utilisant d’autres mécanismes comme :
Une vasodilatation, c’est-à-dire une augmentation du diamètre des vaisseaux sanguins situés à la surface du corps afin d’en augmenter la surface en contact avec l’air pour dissiper un maximum de chaleur, une augmentation de la fréquence respiratoire qui se traduit par une langue pendante et les halètements si caractéristiques du chien qui a chaud. Ce phénomène permet à l’animal d’inspirer davantage d’air frais et sec et de rejeter davantage d’air chaud et humide. Il est d’autant moins efficace dans un environnement chargé en humidité (cas des endroits confinés comme l’habitacle d’une voiture).
Les autres conséquences du coup de chaleur peuvent être des troubles de la coagulation, une insuffisance rénale aiguë, une destruction des fibres musculaires et des troubles du rythme cardiaque qui peuvent entraîner la mort du chien – même après sa prise en charge par un vétérinaire et une apparente rémission – jusqu’à 48 h après le coup de chaleur.
Que faire en cas de coup de chaleur ?
Dès les premiers signes d’un coup de chaleur (halètements et démarche titubante en général), mettez tout de suite votre animal dans un endroit frais. Prenez sa température immédiatement avec un thermomètre rectal et appelez votre vétérinaire ! Votre animal devra y être conduit le plus rapidement possible.
En attendant et sur les consignes du vétérinaire, vous pourrez commencer à rafraîchir très progressivement le chien pour faire baisser sa température corporelle.
Ne le plongez surtout pas dans un bain d’eau froide, le choc thermique provoquerait une vasoconstriction très dangereuse qui empêcherait la chaleur de s’évacuer de son corps. Commencez par lui appliquer un linge frais et humide sur son corps, puis au bout de 5 minutes, douchez-le avec de l’eau fraîche, mais pas trop froide pendant 10 minutes. Continuez ensuite à le doucher en faisant diminuer très progressivement la température de l’eau.
Lors d’un trajet en voiture, mettez la climatisation ou ouvrez les fenêtres, faites des pauses au moins toutes les 2 heures pendant lesquelles vous aérerez votre chien et lui proposerez de l’eau fraîche. Vous pouvez également le maintenir au frais à l’aide d’un manteau rafraîchissant.
Veillez à ce qu’il n’ait pas une activité physique trop intense.S’il fait vraiment trop chaud, évitez toute promenade trop longue et arrêtez-vous de temps en temps, dans des coins ombragés et frais. Préférez les promenades aux heures les moins chaudes de la journée.
Veillez à ce que votre chien ait un accès à de l’eau fraîche en permanence. Lors des promenades, apportez avec vous une bouteille d’eau fraîche et un bol ou une gourde pour chien. Mouillez ses pattes et son ventre. Vous pouvez aussi lui proposer une petite piscine pour qu’il puisse s’y rafraîchir ou un tapis rafraîchissant.
Présentez également de l’eau fraîche à l’animal afin qu’il puisse de réhydrater s’il est en état de boire.
Sur le trajet pour aller chez le vétérinaire, dans la voiture, mettez si possible la climatisation ou à défaut, ouvrez les fenêtres en grand sans oublier de placer sur le chien un linge frais et humide.
À son arrivée chez le vétérinaire, le chien pourra être placé sous perfusion refroidie, plus efficace et plus rapide que le refroidissement externe pour faire baisser la température. Le vétérinaire lui administrera également un traitement médical afin de remédier aux éventuelles conséquences cérébrales, sanguines, rénales, musculaires ou cardiaques du coup de chaleur.
Comment éviter un coup de chaleur ?
Ne laissez jamais votre chien dans un endroit fermé et très chaud comme une voiture ou le coffre d’une voiture, même pour quelques minutes et même si les fenêtres sont entrouvertes.
Tous ces mécanismes mobilisent beaucoup d’énergie et sollicitent énormément le cœur de l’animal qui doit « pomper » plus vite.
Pour toutes ces raisons, les chiens âgés, cardiaques, avec une pathologie pulmonaire, en surpoids ainsi que les chiots chez qui ces mécanismes adaptatifs sont moins efficaces sont encore plus sensibles à la chaleur. C’est le cas également des chiens à la face plate, dits brachycéphales, comme les bouledogues et les boxers qui éprouvent davantage de difficultés à respirer.
Quels sont les signes d’un coup de chaleur chez les chiens ?
Les signes du coup de chaleur sont les suivants :
augmentation de la fréquence respiratoire se traduisant par des halètements et une salivation importante. Elle peut se compliquer par des difficultés respiratoires (le chien à du mal à trouver son air), un état d’agitation qui alterne avec un état d’abattement et une prostration, une baisse de la vigilance et des difficultés motrices qui peuvent se manifester par une démarche titubante, une perte de connaissance et/ou l’apparition de convulsions.
Ces deux derniers symptômes sont les signes d’une congestion cérébrale provoquée par la dilatation des vaisseaux sanguins dans le cerveau du chien. Elle peut conduire au coma et à la mort brutale de l’animal.

Les symptômes du diabète chez le chat
Chez l’animal, on parle aussi bien de « symptômes » que de « signes cliniques » ou tout simplement de « signes ». Les signes du diabète sucré sont provoqués par un taux de glucose trop élevé dans le sang.
Lorsque le taux de glucose dans le sang dépasse le seuil ou « limite » de glucose possible pour les reins, on assiste à un passage du glucose en excès dans les urines. Cela fait que votre chat urine beaucoup, beaucoup plus que la normale. Ce phénomène, appelé « polyurie », entraîne une déshydratation du chat, l’incitant à boire encore plus : c’est la polydipsie. Un animal diabétique peut aussi perdre du poids en dépit d’un appétit normal, ou même parfois augmenté. Un amaigrissement progressif est un signe d’appel important qu’il ne faut pas hésiter à signaler à son vétérinaire.
Les signes typiques du diabète chez le chat, la polyurie : miction (action d’uriner) excessive (un chat souffrant de diabète sucré peut se mettre à uriner n’importe où, par exemple : dans la maison).
La polydipsie : soif excessive : le chat peut être surpris à boire dans les pots de fleurs, aux robinets, dans les toilettes, etc.
La polyphagie : perte de poids malgré un plus grand appétit (mais en général, chez le chat, c’est plutôt un manque d’appétit qui est observé).
- un poil moins beau
- une grande fatigue
Le diabète chez le chat
Un chat sur 200 est atteint du diabète animal sucré. Certains animaux sont prédisposés, comme les chats en surpoids. Comment savoir si votre chat a du diabète ? Découvrez les signes d'alerte !
Les calculs urinaires du chien
Les cristaux (ou ’’sable’’) et les calculs urinaires (ou ‘’pierre’’) sont fréquemment vus chez l’espèce canine. Différents types de cristaux existent ; les struvites et les oxalates de calcium étant les plus fréquemment observés chez les canins. Les calculs, quant à eux, se développent secondairement à la présence de cristaux dans l’urine. Développer un calcul vésical prend plusieurs semaines à plusieurs mois.
Facteurs de risque
De multiples facteurs peuvent prédisposer aux cristaux et / ou calculs urinaires :
Les cristaux de struvites sont souvent une conséquence d’une infection urinaire sous-jacente chez l’espèce canine.
L’alimentation est l’un des principaux facteurs prédisposant. En effet, la teneur en minéraux d’une diète influencera le pH de l’urine. Un pH urinaire anormal favorise la formation de cristaux et par conséquent, de calculs urinaires.
Une faible fréquence des mictions résultant en une urine concentrée et saturée est aussi un facteur important. L’obésité prédispose aussi aux problèmes urinaires. Certaines conditions médicales ou l’administration de certains médicaments augmentent le taux de calcium dans le sang et ainsi, prédisposent aux cristaux et calculs d’oxalates de calcium.
Certaines races sont prédisposées à la formation de cristaux urinaires. Parmi ces races, nous pouvons citer les suivantes : Schnauzer miniature, Lhasa apso, Yorkshire terrier, Bichon frisé, Poméranien, Shih tzu, Caniche miniature, Épagneul, Dalmatien, Bulldog américain et Dachshund.


La mise bas chez la chienne

Mauvaise haleine chez le chien et le chat
Votre chien ou votre chat a une mauvaise haleine, des solutions existent pour palier à ce souci.

5 conseils pour apprendre à son chien à rester seul à la maison !
Sécurisez votre espace
- enlevez le mobilier fragile
- mettez hors de portée ce que vous pouvez ou ce que vous ne voulez pas que votre chien atteigne
- protégez ce qui peut l'être
Installez votre chien dans un endroit apaisant de votre maison
Une grande maison vide sans vous peut être stressante pour votre chien
- trop d'espaces vides
- trop de recoins à arpenter
- trop de choses à surveiller
Placez votre chien dans une pièce calme et rassurante ce qui l'aidera à être apaisé lui aussi
Habituez le progressivement vos absence
- reproduisez vos rituels de départs... et d'arrivées !
- simulez des sorties successives
- allongez progressivement vos absences (aller au pain, chercher le courrier, aux poubelles...)
Donnez lui toutes les chances d'être au calme !
Si votre chien bénéficie d'une bonne balade avant de rester seul alors il aura plus de chances d'être calme car il se sera dépensé
Laissez lui des jouets d'occupation
- cachez de la nourriture
- des jouets pour réfléchir, chercher, s'amuser... s'occuper !







